認知症を知ろう
認知症とは
高齢社会の日本。65歳以上高齢者の10%が認知症という現状?!
年齢とともに誰にでも、人やものの名前がすぐに出てこなくなったり、もの覚えが悪くなったりします。
こうした脳の老化による「もの忘れ」とは違い認知症は、何かの病気によって脳の神経細胞が壊れるために起こる症状や状態をいいます。
認知症の中でも全体の約半分がアルツハイマー型認知症となっており、最も多い認知症となっています。
アルツハイマー型認知症は70歳を境に急激に増加すると言われています。
男女比を見てみると女性の方の有症率が高いというのが特徴です。
理由は、はっきりとはしていませんが、一説によると女性ホルモンが関係していると言われています。
日本は高齢社会です。今後さらに深刻化すると予想される中、65歳以上の約10%が認知症と言われているのが現状です。
このパーセンテージは当然70歳、80歳になれば増えますし年々数は増えていくと考えられます。
2020年を迎えるころには、さらに50万人弱増えると想定されています。
認知症は他人事ではなく身近にあります。
素通りできないこの問題に備えて知識を深めていきましょう。
認知症の種類
認知症の種類で多い3大認知症は、「アルツハイマー型」「脳血管性」「レビー小体型」
認知症の種類の割合
一般的に「認知症=アルツハイマー」が定着していますが、実は、発症の原因によって数十種類もの認知症があると言われています。
例えば低血糖が原因の場合や、頭部に外傷を負ってなることもあります。
そんな数多い認知症の種類の中でも、「3大認知症」として知られており、かかる人も多いと言われているのが
アルツハイマー型認知症・脳血管性認知症・レビー小体型認知症です。
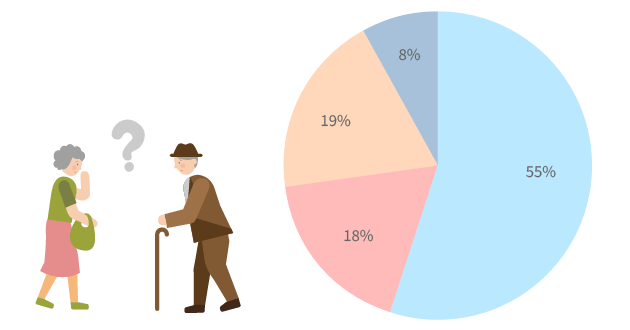
■アルツハイマー型認知症(55%)
■レビー小体型認知症(18%)
■脳血管性認知症(19%)
■その他の認知症(8%)
やはりアルツハイマー型認知症の患者数が一番多い
認知症には、アルツハイマー型認知症、脳血管性認知症、レビー小体型認知症という異なるタイプのものがあります。
その中でも、やはり多くを占めるのが、
アルツハイマー型認知症です。
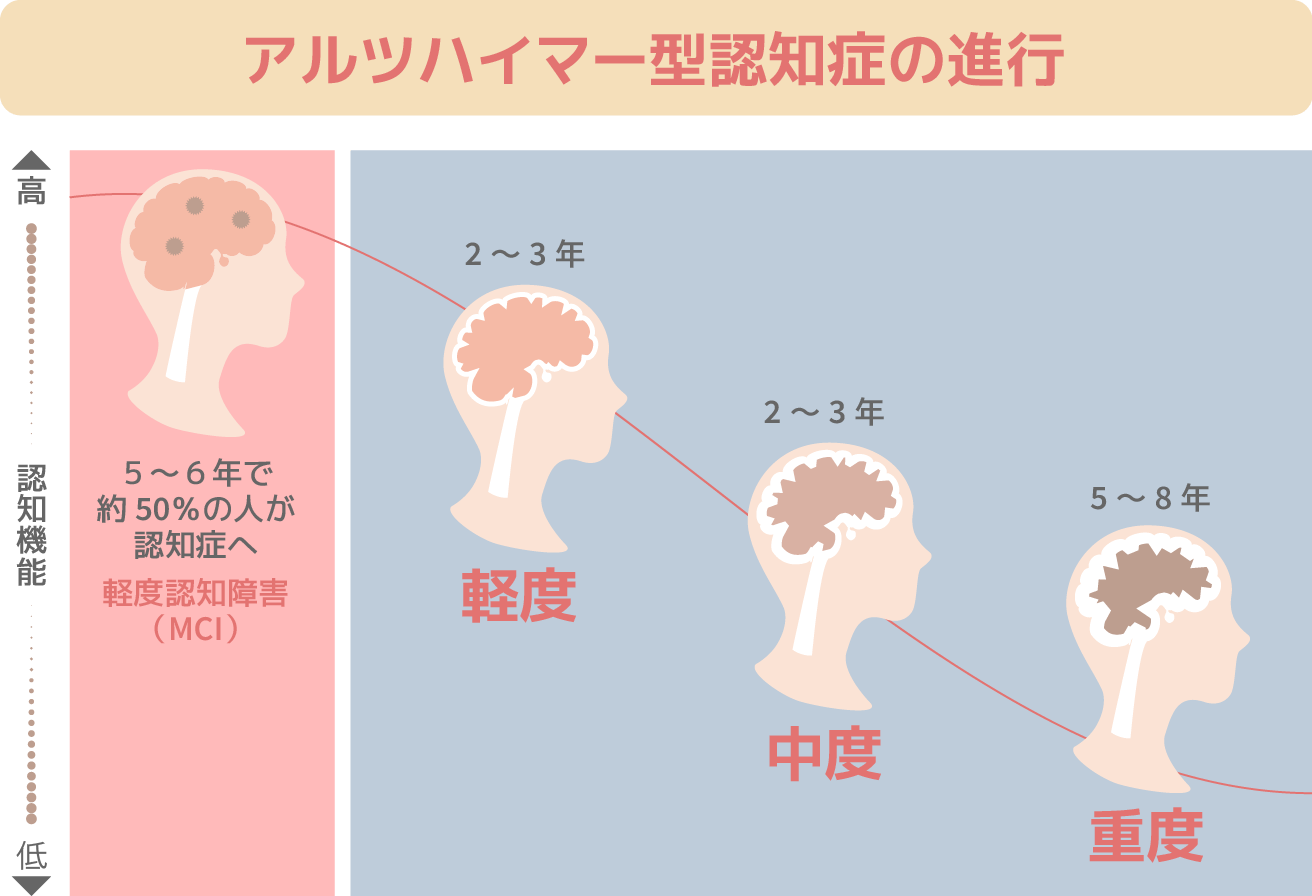
アルツハイマー型認知症には、進行具合の度合いによって表れる症状が異なります。

【タイプ別に見た認知症の症状】
| 認知症の種類 |
症状の特徴 |
アルツハイマー型
認知症 |
【軽度】
日時がわからなくなる
不必要な買い物をするようになる |
【中度】
場所の認識ができなくなる
大声をあげたり暴言を吐いたりする
暴力や徘徊などの問題行動が起きる |
【重度】
被害妄想や幻覚が頻繁に出る
家族など身近な人のことがわからなくなる
身体機能が低下する |
脳血管性
認知症 |
半身に麻痺症状が起きる
自発的な意欲が低下する
頻尿、尿失禁を起こす
歩くことが困難になる
嚥下障害を起こす |
レビー小体型
認知症 |
幻覚や幻視、幻聴を起こす
人間関係や環境に対して無反応になる
睡眠障害を起こす
便秘や血圧の変動など自律神経障害を起こす
1日の中で感情の起伏が激しくなる |
認知症の症状
萎縮する脳の部分で異なる?!認知症の症状の出方
「認知症」と聞いてはじめに思い浮かべる症状は、「物忘れ」と思う人が多いのではないでしょうか。
もちろんそれ以外にも様々な症状があります。
例えば徘徊、暴力・暴言、幻覚・幻聴などがありますが、症状の現れ方は患者それぞれ異なります。
脳のどの部位の神経細胞が変性しているか、また萎縮しているかによって症状が違ってくるためです。
まずは、認知症の症状の現れ方がどのような構造になっているかについて見てみましょう。
認知症の症状における「中核症状」と「周辺症状」
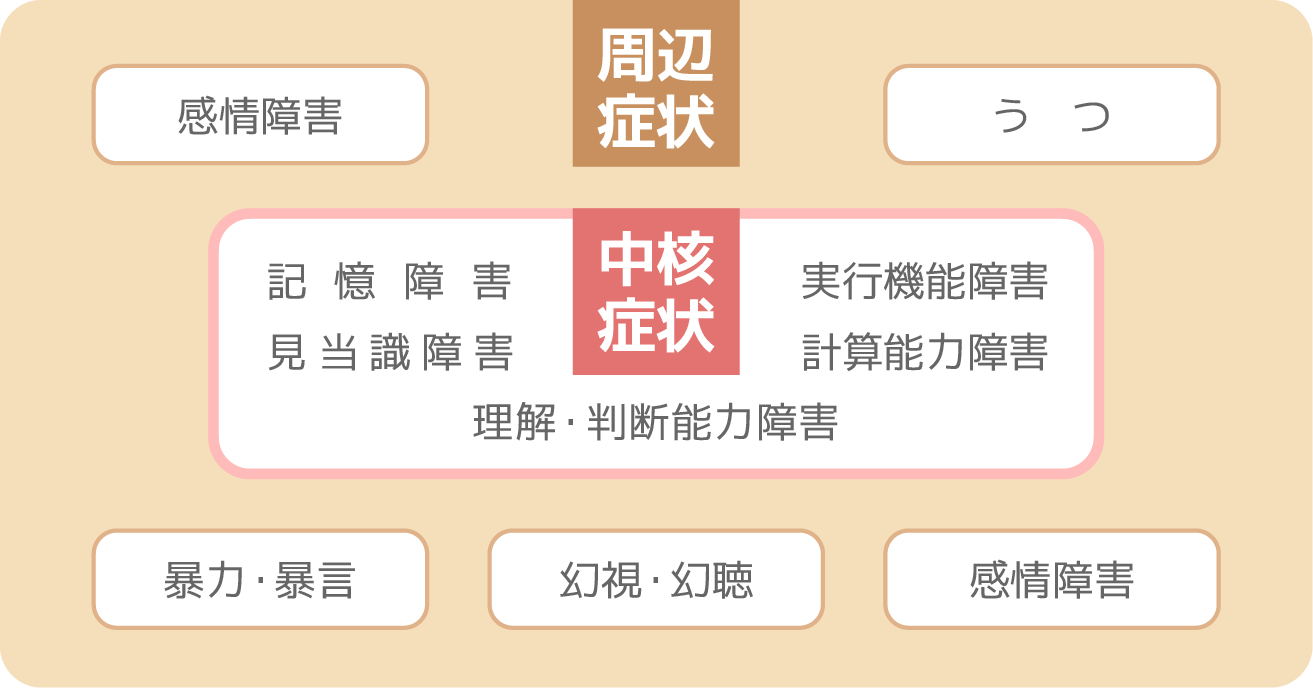

まずは、脳内の細胞の変性や受けるダメージによって、記憶力が低下したり、簡単な計算ができなくなったりする中核症状(=欠落症状)として現れます。
それと同時に、自分が今どこにいるのか、何をしているのかがわからなくなったり、今までできていた日常生活の動作までできなくなってしまったりして、認知症に気づくというケースも少なくありません。
その症状が進行していくと、次は周辺症状(=行動・心理症状)になって現れます。
そこには、患者本人のそれまでの生き方、生活環境、人間関係などが複雑に絡み合うため、症状の現れ方はさまざまです。
介護者としても、ケアの仕方はそれぞれ、ということになります。
さらに進行して重度の状態になると、身体に障がいが現れることもあります。
特に、レビー小体型認知症ではパーキンソン病に似た症状が出ることがあり、筋肉がこわばったり、それによって歩行困難に陥ったりして終末期になると寝たきりになる場合もあります。
中核症状、初期の症状は?
認知症によって引き起こされる中核症状とは、脳が受けたダメージを反映した直接的な症状とも言えます。
そのため、ダメージを受けた部位によって症状の現れ方が異なり、また症状の強さも異なってきます。
症状としては、記憶障害・見当識障害・実行機能障害・理解・判断能力障害・計算能力障害などがあります。
これらの症状は具体的にどのような症状なのでしょうか。
中核症状として出る障がいをひとつひとつ見ていきましょう。
【中核症状と具体例】
| 症状 |
具体例 |
| 記憶障害 |
物事を記憶する力が低下。
特に、直近の出来事について覚えていられなくなる。 |
| 見当識障害 |
見当識(いつ・どこ)が低下。
日時がわからなくなったり、迷子になったりする。 |
| 実行機能障害 |
実行機能が低下。
計画を立てたり、手順を考えたりすることができなくなる。 |
| 理解・判断能力障害 |
理解・判断能力が低下。
物事を順序立てて考えられなくなり、炊事などの家事ができなくなる。 |
| 計算能力障害 |
計算能力が低下。
簡単な計算ができなくなり、買い物ができなくなったりする。 |
記憶障害
脳内で記憶を司る部位と言われる「海馬」が萎縮することで起こる症状です。
海馬とは、記憶を貯めこんでおくところですが、そこが萎縮することで新しい情報を詰め込むことができなくなるのです。
それまで貯めていた記憶はそのままで、新しい情報を貯められなくなるため、直近の出来事を覚えておくことができなくなります。
また、進行すれば古い記憶も失われていきます。
見当識障害
見当識とは、「いつ」「どこ」のことです。そこに障がいが出るということは、今現在の時代や日時、また居場所について理解できなくなります。
最初に時間の感覚がわからなくなります。予定していたことができなくなったり、待ち合わせの時間を覚えていられなくなったりといった症状がでます。
次に、日時や季節についての感覚が低下していき、今日が何日なのかがわからなくなったり、また季節に応じた話題に対応できなくなったり、服装までもわからなくなったりします。
また、今いる場所がわからなくなると、外出したまま迷子になって、自宅に帰ってこれなくなるケースも珍しくありません。
自宅や施設の中での生活でも、トイレに行ったまま自室に戻れなくなるなど、距離感や広さに関係なく、自分の居場所について理解できなくなります。
実行機能障害
私たちは普段、さまざまな物事を組み合わせて、それらについて計画性を持って実行に移しています。
また、予定外の事態が発生しても、それに合わせてその都度、計画を実行することができるのですが、認知症の人ではそうもいきません。
例えば食事です。スーパーでアスパラを見つけたとします。自宅にはベーコンがあるので、アスパラを買えば、自宅にあるベーコンを使ってアスパラベーコンができます。
健康な人では、アスパラだけを買って帰りますが、認知症の人では自宅にベーコンがあることを忘れているため、ベーコンも買ってしまいます。
帰宅した後に、なぜベーコンを買ってきたのか忘れてしまうこともあります。このように計画に沿った行動をとれなくなるのが実行機能障害です。
理解・判断能力障害
実行機能と同様に、理解・判断能力も低下します。
「考えるスピードが遅くなる」「同時に2つ以上の物事を考えられなくなる」「些細な変化に対応できなくなる」ということです。
実行機能で料理を例に挙げましたが、そもそも物事を上手に考える回路に障がいが起きているので、上手くいくはずがありません。
しかし、完全にできないわけではなく、スピードが遅くなったり、複雑な考え方ができなくなるだけで、ゆっくりと、ひとつひとつを進めることは可能です。
計算能力障害
認知症かどうかを診断する「長谷川式簡易知能評価スケール」と呼ばれるテストに、「100から順に7を引いていってください」というものがあります。
健康な人なら、93、86、79…と答えられますが、認知症ではそれができなくなります。
ということは、外出先での買い物や金融機関のATM操作ができなくなったりします。
また、理解・判断能力障害ともあわさると適切な判断ができず、セールスマンの口車に乗って高価な買い物をしてしまったりと、日常生活で様々な弊害が出るようになります。
進行すると現れる周辺症状とは?
軽度認知症から進行すると、中核症状に本人のそれまでの生活スタイルや生活環境、人間関係、人格などの要素が絡まって、その周辺に様々な症状が現れるようになります。
これが、「周辺症状」です。
周辺症状として、感情障害・うつ・暴力・暴言・幻視・幻聴などがあります。
それぞれの症状は、どのような障がいが出るのでしょうか。
【周辺症状と具体例】
| 症状 |
具体例 |
| 感情障害 |
周囲の空気を読むことができなくなり、
その場に合わせた対応ができなくなる。 |
| うつ |
認知症への不安や戸惑いから、
ふさぎ込むなどのうつ病のような症状が出る。 |
| 暴力・暴言 |
不安や戸惑い、また記憶力の低下によってイライラして暴言を発したり、
暴力を振るってしまったりする。 |
| 幻視・幻聴 |
現実にない人や物が見えたり、また会話が聞こえたりする。 |
感情障害
認知症の中核症状として見当識障がいや理解力・判断力の低下が見られると、それが高じて現状を理解することが難しくなります。
いわゆる「空気が読めない」という状態のため、その場に相応しくない態度をとる感情障害につながってしまうこともあるのです。
うつ
認知症となり、それまでできていたことができなくなると、誰でも落ち込むものです。そのことに悲観してばかりいると、やがてうつ状態になってしまいます。
ふさぎ込み、閉じこもりがちになるといった状態になります。認知症に対する不安や戸惑いといった感情が増大することにより現れる典型的な事例と言えます。
暴力・暴言
認知症の人にひどいことを言われたり、暴力を振るわれたりするというのはよく聞きます。
その原因は大きくわけて2つのようです。
ひとつは、記憶力の低下からなるものです。
記憶力が低下すると、日常生活上で注意されることがどうしても多くなります。そうすると、「毎日毎日うるさい!」となってしまうものです。
認知症の人は以前に言われたことは忘れていることが多いのですが、「うるさく言われる」ということだけは記憶に残っています。
もうひとつは、うつと同じく不安や戸惑いによるものです。
これは、自立心やプライドが強い人によくみられる症状で、その思いが強ければ強いほど、「できなくなってしまった自分」に腹が立ち、自分の中でその気持ちをうまく消化できずに周囲にあたってしまうのです。
また、そうした自分を世話してくれる周囲の人に迷惑をかけているという気持ちが、暴力・暴言につながることもあります。
幻視・幻聴
レビー小体型認知症で特に多く見られる症状が幻視・幻聴です。
これは、心理的な症状というよりは、むしろ身体的な症状です。例えば幻視では、脳の後ろ側にある視覚を司る後頭葉がダメージを受けることで起きると言われています。
そのため、介護者が介護の仕方で改善を促すというよりも、薬物療法によって症状を抑制する対策がよいとされています。
認知症の治療・薬
認知症の治療について

アルツハイマー型認知症は、記憶力や判断力の低下により日常生活にさまざまな問題が起きてくる病気です。
アルツハイマー型認知症を元の状態に戻す治療法は現在ありません。
アルツハイマー型認知症の治療としてはご本人が快適に暮らせること、またご家族や介護者の負担が軽くなることが治療の目的となります。
治療としては、ご本人の感情や興味を刺激し心の安全をはかる『非薬物療法』と、アルツハイマー型認知症のお薬による『薬物療法』があります。
非薬物療法
ご本人が今出来ること、興味を持っていることを尊重しながら快適な環境づくりに心掛けます。
過去に慣れ親しんだ歌や玩具、道具などを利用し、人生を振り返ることでご本人の自己認識の回復をはかる『回想法』など、さまざまな療法があります。
ご家族や友人とのコミュニケーションやデイサービス、グループホームでのおしゃべり、ゲームなども指を動かし頭と心を活性化するための大切な刺激となります。
薬物治療
アルツハイマー型認知症により失われた記憶や機能を回復させ、病気を完全に治すお薬はまだありません。
症状の進行を遅らせるお薬、不安、妄想、不眠などの症状を抑えるためのお薬による治療が中心となります。
進行を遅らせることでご家族と一緒に過ごす時間を長くすることができ、またご家族、介護者の負担を軽くすることにもつながります。
認知症の薬にはなにがある?
認知症を直す薬はまだないものの、認知症症状の進行を遅らせたり、症状を緩和したりする目的で様々な薬が登場しています。
認知症治療において使われている薬としては、代表的なもので「抗認知症薬」「抗精神病薬」「抗不安薬」「抗パーキンソン薬」などがあり、他にも周辺症状を改善するとして漢方薬なども治療現場に取り入れられつつあります。
しかしながら、認知症薬には副作用が見られるものもあり、安易に服用せずしっかりと専門医の指示のもと服用することが大切です。
認知症高齢者の方と介護者のより良い介護生活を実現するためのサポート的な役割として、活用が検討される薬について、ここでは効果や副作用についてまとめてみました。
アリセプト(塩酸ドネペジル)
アルツハイマー病の初期から中期にかけての仕様により、アルツハイマー病の進行を遅らせることもできると言われているアリセプトは、認知症症状のひとつ、記憶障害を緩和する効果に期待されています。
作用としては、アルツハイマー病で見られるアセチルコリンと呼ばれる神経伝達物質の減少を防ぐ作用があるお薬です。
副作用として主に見られるのが「吐き気・嘔吐・食欲不振・下痢・興奮」などの症状として挙げられます。
また、脳内にあるドーパミン量を減少させる作用もあるため、せん妄などが引き起こされる可能性もあります。
レビー小型認知症では、薬物に対する過敏症状が見られる場合がありますので、服用の際は少量から開始することが必要とされています。
また、心臓疾患などを持病として持つ方は服用できません。
リスパダール、ジプレキサ(リスペリドン、オランザピン)
認知症患者の周辺症状としてみられる幻覚、興奮、妄想などへの抑制効果があると言われるリスパダールやオランザピンは、向精神薬と呼ばれ、認知症高齢者の脳内で興奮作用のあるドーパミンという神経伝達物質の働きを抑える作用があります。
副作用として報告されているのが、ふらつき、筋肉のこわばりというようなパーキンソン症状。
さらに、本人が意識していないにもかかわらず口や眼球が動いてしまうという症状も出る場合があります。
ジプレキサは血糖値の変動などをもたらす可能性もありますので、糖尿病患者の方は使用にあたって注意が必要です。
また、脳に作用する薬ですから、適量も人それぞれであるため、慎重な処方が求められている薬のひとつです。
パーロデル(ブロモクリプリンメシル酸塩)
抗精神病薬の副作用としてみられることのあるパーキンソン症状を緩和する効果があるとされるパーロデルは、脳内でドーパミンと同じようにD2受容体と呼ばれる器官を刺激する作用があります。
効果の強い薬であるため、服用量を間違えたり処方量が多くなってしまうと胃もたれ、嘔吐、吐き気、食欲不振などの副作用が起こる人もいます。
心臓弁膜症の方などは服用を避けた方がいいと言われています。
リーゼ(クロチアゼパム)
認知症高齢者によく見られる、不安や不眠などの症状を緩和するため気分をリラックスさせる抗不安剤のなかでも、穏やかに効くとされている薬です。
一般的に副作用は少ないとされていますが、長期的な服用には注意が必要です。
また、認知症症状で見られる抑うつ症状は、うつ病と似ていることから抗不安剤を処方されることがあるのですが、うつ病と認知症による抑うつ不安症状はその原因が違うことも知っておく必要があります。
神経伝達物質セロトニンの減少からうつ症状を引き起こされるうつ病に対して、初期症状に抑うつ症状が見られるレビー小体型認知症はセロトニンの過剰分泌や神経伝達物質の分泌バランスが乱れていることが原因とされます。
そのため、こうした抗不安剤は安易に乱用をすると症状の悪化に繋がる恐れがあるので注意が必要です。
サアミオン(ニセルゴリン)
脳の血流を改善し、脳を活性化させたり神経伝達物質の分泌バランスを調整したりする作用があると言われるサアミオンは、副作用の比較的少ない薬として知られており、意欲の低下にも効果があるとされています。
ゆっくり効果が出てくる薬であることから、過剰摂取に陥りやすいのですが、大量に服用することで却って興奮してしまうなどの症状も見られますので、しっかりと服用量を守ることが大切です。
また、脳卒中後に脳内の止血がまだ完了していない可能性のある方は服用できません。
抑肝散(漢方薬)
認知症の薬に副作用が多数報告され、問題になっていることから注目を浴びているのが副作用の少ないとされる漢方薬です。
中でも抑肝散(よくさんかん)は、徘徊や暴言などの周辺症状を抑制する効果があるとされています。
脳内にある興奮を引き起こす神経伝達物質グルタミン酸などの分泌を抑制する作用があるとされますが、副作用として発疹や食欲不振、下痢などが報告されており、低カリウム血症による不整脈、脱力感などが起こる可能性もありますので、慎重に服用量を調整していきましょう。


認知症は、その症状や進行状態も人それぞれで、完治する薬もないことから進行を遅らせたり、緩和させたりする治療法は複雑です。
薬の服用にはしっかりとした薬に対する知識が必要です。
安易に効果を高めるために服用量を増やしてしまっても、逆効果になるばかりか重大な症状を引き起こしかねません。しっかりとした医師の指示のもと、適切な利用を心がけていきましょう。
認知症高齢者の受入れ施設は?
介護療養型医療施設は廃止の方向へ、グループホームが受入れの中心に


認知症でも受け入れてくれる施設には、どんなところがあるのでしょうか?
施設入所を希望する人にとって、介護は切実な問題のひとつだと思います。
自宅での介護が難しくなれば、介護施設への入居を検討することになると思いますが、そもそも認知症高齢者の受け入れを行っているのかが、第一の関門になってきます。
昨今では、認知症高齢者の増加が社会問題になっていることもあり、受け入れを行う介護施設も増えていますのでご安心ください。
その中でも、有料老人ホームとサービス付き高齢者向け住宅、グループホームにおける認知症高齢者の受け入れ体制について見ていきましょう。
介護付有料老人ホームやサ高住での認知症介護
認知症高齢者の受け入れを行う有料老人ホーム・サービス付き高齢者向け住宅は増えています。
こうした施設では、認知症高齢者の介護に対する知識や経験をもったスタッフが常勤していることがほとんどです。
有料老人ホームやサービス付き高齢者向け住宅は、そのほとんどが民間企業による経営で、独自に勉強会や研修を開催していたり、また医療機関との提携によっても、入居者それぞれの症状・状態に合わせた適切な医療ケアを提供していたりと、手厚いケアが用意されていると考えて良いです。
ただし、有料老人ホームの中でも健康型有料老人ホームだけは、認知症高齢者の受け入れは行っていません。健康型有料老人ホームは、健康で自立生活が可能な高齢者が入居対象の施設となっています。
介護施設が行っている認知症高齢者へのケア
有料老人ホームやサービス付き高齢者向け住宅が具体的に行っている、認知症高齢者に対するケアには、どのようなものがあるのでしょうか。
①玄関や窓、共用玄関の施錠・入退館の管理を徹底する
②外出時にはスタッフが付き添う
③本人にGPS機能付きのツールを持たせ、外出先でも位置確認を行う
④看護師を常駐させ、服薬管理を徹底する
⑤グループホームと提携し(または自社で運営し)、場合によっては転居など適切なケアを行う
①玄関や窓、共用玄関の施錠・入退館の管理を徹底する
②外出時にはスタッフが付き添う
③本人にGPS機能付きのツールを持たせ、外出先でも位置確認を行う
④看護師を常駐させ、服薬管理を徹底する
⑤グループホームと提携し(または自社で運営し)、場合によっては転居など適切なケアを行う
これは一例であり、事業者によって対策の方法はさまざまです。入居の際には、認知症高齢者に対するケアについて、しっかりと確認しておきましょう。
認知症の症状によって退去させられる可能性はある?
有料老人ホームやサービス付き高齢者向け住宅の入居条件の中に、「自傷・他傷の恐れのない方」という項目がある場合があります。
これは、もちろん認知症だけに限らず他に精神疾患がある場合も含めてですが、介護施設は共同生活の場です。
共同生活が困難になる場合は退居させられる可能性があると考えましょう。
自傷・他傷という行為は、周囲の人間だけでなく本人にとってもストレスにしかならないため、医師の診断を仰ぎ、グループホームへの転居や病院への入院を考える必要も出てくるでしょう。
認知症受入れの中心であるグループホームとは?
グループホームとは、認知症の高齢者が1ユニット(5~9人以下)で共同生活をする施設です。
家庭に近い環境で周囲と協力しながら共同生活をする中で認知症の進行を緩和させる目的があります。
グループホームで行われている“ユニットケア”とは、どういう意味なのでしょうか。
ユニットケアの原点は1994年にある特別養護老人ホームの施設長が、大勢の入居者が一緒になって食事をしている風景を見て疑問に思ったそうです。
そこで、一般的な家庭のように少人数で食事や買物などを行うことを試したのが始まりとのこと。
グループホームの定員で「18人」と書かれている場合は、9人×2ユニット、ということになります。
認知症相談窓口
認知症の相談はさまざま


判断能力の低下や記憶障害、徘徊や精神的に不安定になるなど様々な症状が現れる認知症は、本人にとっても家族にとっても、日々の生活に大きな変化を及ぼす病気です。
認知症ケアにおいては、日常生活をできるだけこれまでと同じように送るため、家族でサポートすることが大切ですが、症状が進行すれば家族だけで介護を担うことは介護者への負担も大きく、体力的にも精神的にも介護が長くなればなるほど厳しいものになります。
また、認知症高齢者を狙った詐欺や犯罪も発生し、徘徊による行方不明や事故などの報告も後を絶たないのが現状です。
介護や治療方針、犯罪トラブルに巻き込まれてしまった時などに、本人もしくは家族だけで対処することは無理があります。
1人で悩まずに済むように、日頃からいつでも信頼して相談できる存在がいることは、介護者にとっても認知症となった高齢者本人にとっても大きな安心材料となります。
ここでは、認知症をめぐる相談にはどんなものがあるのか、いざ相談したい時にどこに行ったらいいのか、どんなサポート体制があるのかなどを確認してみましょう。
契約トラブルをめぐる認知症の相談


認知症高齢者をめぐる相談の例のひとつとしてあげられるのが、金銭をめぐるトラブルです。
認知症となった高齢者の方を狙った詐欺事件や契約トラブルに関する事件が多くなっている現代。
認知症高齢者の財産を守るためにも、こうした契約トラブルを避けるための対策がより一層求められてきています。
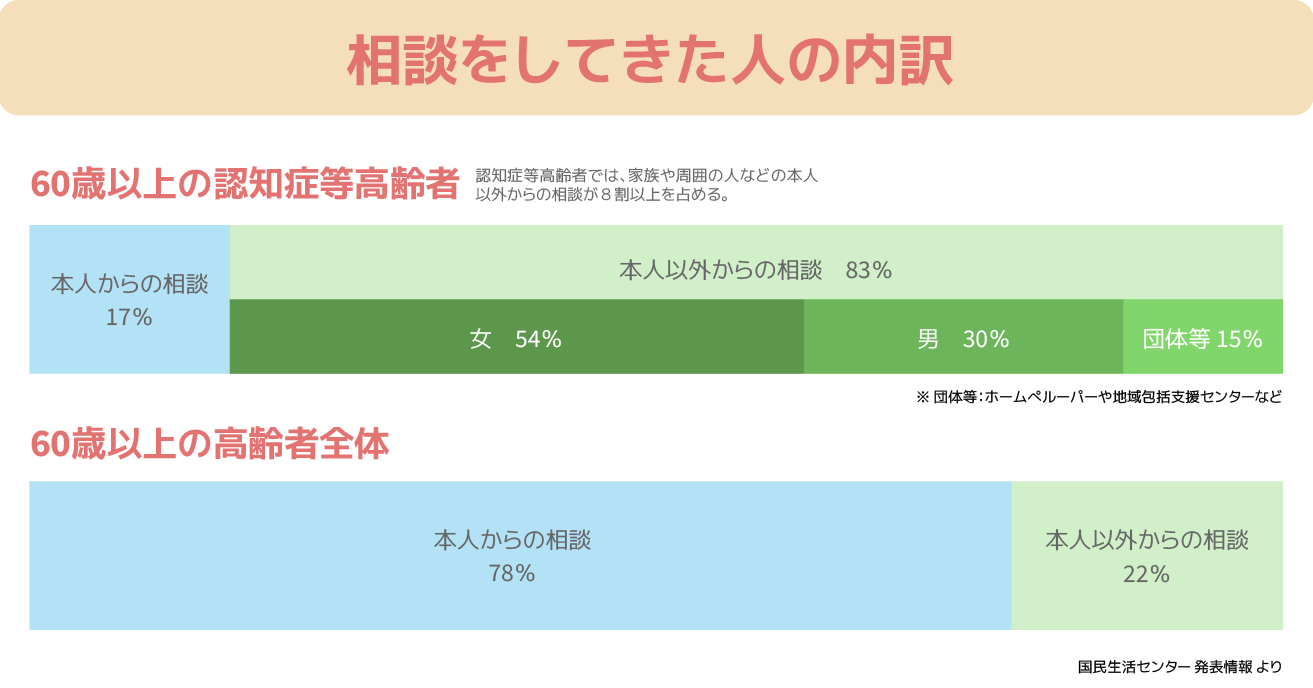
「国民生活センター」が2014年に発表した統計によると、判断能力の低下した高齢者が訪問販売で高額な契約を結んでしまったり、健康商品などの送りつけ商法の被害に遭ってしまったりするケースが多発しているようです。
60歳以上の認知症高齢者が被害に遭った消費トラブルの相談件数は、年々増加傾向にあり2013年には過去最高の1万件を突破してしまっています。
相談者の65パーセントにあたる7500件近くが80歳以上となっていることからも、認知症高齢者をめぐる消費トラブルは高齢化していることも推測されます。
認知症高齢者の消費トラブルに関する相談を寄せられたもののうち、本人以外からの相談があったケースは全体の約8割いることからも分かる通り、認知症高齢者が被害に遭ったことを気付かずにいるケースも多くあるのではないかと予想されます。

家族や介護ヘルパーなど周囲の人が契約トラブルなどに巻き込まれていることに気付かない限り、被害に遭っていることすら表に出てきません。
また、周囲の人が気付いたとしても被害に遭っている本人が気づいていないと、どう対応したらいいのか悩んでしまっているケースも多くあると思います。
契約に関するトラブルや被害については、本人や家族だけでなくホームヘルパーの方などからも相談することができるようになっています。
悪質な業者では認知症高齢者の弱みにつけこんだ商法をしていることもあることから、異変に気付いたらすぐに声かけをし、経緯を確認するとともに消費生活センターなどに相談することが大切です。
認知症介護に関する相談窓口
認知症高齢者を在宅で介護する家族にとって、介護ケアに関する悩みはつきません。
なかには、これまでの仕事を辞め、収入源をゼロもしくは減らしながら介護にあたる方もいらっしゃいます。
この先の介護生活がとても不安で追いつめてしまっている方もいるのではないでしょうか。
1人で悩まずに必ず悩みや不安を発して相談することが大切です。
介護に関する悩みを相談する窓口としては、身近にあるのが市町村窓口や各地域にある保健所・保険センター、地域包括支援センターなどが挙げられます。
また、介護サービスに関する相談であれば、居宅介護支援事業所にいるケアマネージャーに利用できるサービスなどを相談することもできます。
市町村窓口
各市町村で担当部署や地域の関係機関を紹介してくれる
地域包括支援センター
在宅生活をサポートするための様々な情報やサービスを紹介
居宅介護支援事業所
ケアマネージャーに介護サービスや地域の介護情報などを相談できる
保健所・保健センター
健康に関するあらゆる相談に対応してくれる
高齢者総合相談センター
専門家による無料相談が電話で受けられる
福祉事務所
高齢者福祉に関する相談窓口
認知症治療に関する相談窓口や医療機関
認知症治療は、早期に開始すれば認知症の進行を遅らせたり、症状を緩和することも期待できることから、もしかしたら認知症かな?と思ったら積極的に医療機関に相談してみることをオススメします。
認知症は早期発見や早期の正しい診断がとても大切になってきます。
かかりつけ医に相談して専門医を紹介してもらい、物忘れ外来などに足を運んでみるのもいいと思います。
一般的に、認知症の専門家がいるのは脳神経内科や精神科、老年科などがあります。物忘れ外来も増えてきていますので、お近くの病院にあるかチェックしてみましょう。
また、精神科が入っている総合病院などでは、老人性痴ほう疾患センターを設置している病院もあります。こうした病院に足を運んでみるのもいいと思います。
物忘れ外来認知症治療の専門医師が開いている外来
精神科・脳神経内科・老年科認知症の専門医がいる診療科
老人性痴ほう疾患センター精神科を設置している総合病院にあることが多い
物忘れ外来
認知症治療の専門医師が開いている外来
精神科・脳神経内科・老年科
認知症の専門医がいる診療科
老人性痴ほう疾患センター
精神科を設置している総合病院にあることが多い
同じ悩みを抱える家族の集まり


認知症介護に関しては、介護する家族にとって悩みの尽きないテーマですから、多くの方が同じような悩みを抱えています。
「認知症介護に対する家族や周囲の理解が得られない」「介護生活が苦しくなってきた」「仕事との両立が難しい」など精神的な悩みを相談できる場所も、認知症高齢者の増加に伴って増えてきています。
同じ悩みを持った人たちと話をするだけでも救われすことがあります。
インターネット上で悩み相談をすることもできますし、地域によっては、認知症患者とその家族が集える認知症カフェなどの取り組みも始まっています。
「認知症予防財団」では、無料で認知症に関する電話相談などを受け付けているところもありますから、一人で抱え込まず、相談しやすいと思ったところに遠慮せず不安や悩みを打ち明けてみましょう。
認知症原因と予防
認知症の種類ごとの発症メカニズム
認知症に関しての研究はかなり進んでおり、発生のメカニズムも判明してきました。
その答えが、脳内細胞の変性・死滅です。ただし、そこに至るまでの経緯は、認知症の種類によって異なります。
それぞれの経緯を知ることで、効果的な予防・対策法を考えましょう。
アルツハイマー型認知症の原因は異常タンパク質の蓄積
原因は定かではありませんが、アルツハイマー型認知症を発症させる主な原因として、アミロイドβタンパクという異常タンパク質の存在が確認されています。
このアミロイドβタンパクが脳内で蓄積することで脳の細胞が変性、やがて死滅していきます。
そうして脳が萎縮してしまい、脳の機能が全般的に低下していくというのがアルツハイマー型認知症のメカニズムです。
長い年月をかけて進行していくと考えられており、具体的な症状が出る何年も前から、実は異常タンパク質が蓄積し、脳が萎縮していっていると考えられています。
ゆっくりと進行していくのが特徴のため、早期に発見して、早めに治療を開始することが大切になります。
脳血管性認知症の原因は脳血管疾患
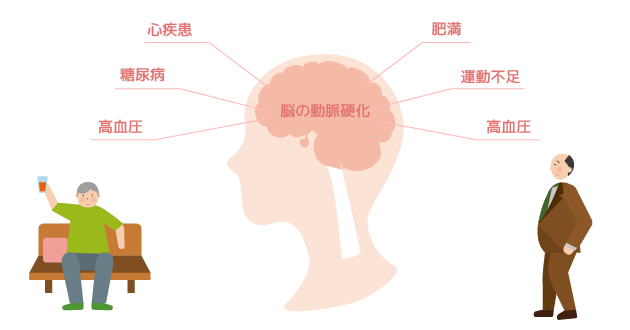

脳血管性認知症は、脳内の血管に障害が起きることで神経細胞が壊れて発症する病気です。
現在はアルツハイマー型認知症の方が多くなっていますが、ひと昔前はこちらのタイプの症例が多く見られました。
例えばですが、脳内に血栓ができることで血管が詰まったり(脳梗塞)、脳の血管が破れて出血してその後遺症が残ったりすると(脳出血)、その部位の周辺にある神経細胞が壊れていってしまうのです。
また、海馬や視床といった脳内の記憶に関する部位に血管障害が起こる場合でも脳血管性認知症へとつながる可能性があることも分かっています。
つまり、血管の病気が認知症へとつながるということです。日頃から高血圧や動脈硬化、高コレステロール症といった生活習慣病を予防することが大切なのです。
レビー小体型認知症の原因も異常タンパク質の蓄積
レビー小体型認知症もアルツハイマー型認知症と同じく、脳内に異常タンパク質が蓄積することで起こります。
その異常タンパク質の名前がレビー小体と呼ばれるもので、大脳皮質の全般にわたって蓄積していくと、レビー小体型認知症になると考えられています。
現状で有力な説としては、原因は不明ですが脳幹の付近にレビー小体が蓄積することでパーキンソン病と似たような手足のふるえや幻視といった症状が出始め、それが大脳皮質全般に及ぶようになるとレビー小体型認知症を発症すると言われています。
認知症の予防
認知症を予防、そもそも認知症にならないようにする対策はあるのでしょうか?
長年にわたる研究によって認知症を予防するヒントについてはだいぶ明らかになってきています。
認知症は、一度発症したら治らない病気です。かかりたいと思っている人などまず皆無でしょう。
だからこそ予防が大切です。
まだ、最適な予防策は明らかになっていないものの、医学の世界では認知症の予防医学の研究が進んでいます。
現在の予防策は薬による治療とリハビリテーションが中心
認知症の予防では、2つの視点から語られることが多くあります。
それが「食生活」と「ライフスタイル」です。認知症の原因が脳内のタンパク質が変性することと考えれば、その変性を抑えるような作用を持つ食べ物を食べれば良いのですし、ライフスタイルを見直せば良いのです。
これは、例えば糖尿病や高血圧といった生活習慣病を予防することと、同じ事です。
予防の対象となるのが内蔵なのか循環器なのか、それとも脳なのか、という違いだけです。
早期発見・早期治療は鉄則ですが、その前に、認知症にかからないように予防することが大切です。
「ゴミタンパク」を溜めない食生活がポイント


アルツハイマー型認知症は、脳内にアミロイドβというゴミタンパクが溜まることで起きると言われています。
脳血管性認知症は、脳出血や脳梗塞といった脳内を流れる血管が血栓によって詰まることで発症すると言われています。
であれば、ゴミタンパクを溜めないこと、血管を健康に保つことで認知症を予防することにつながります。
その予防として当然のことですが、食生活が大切になってきます。
まだ認知症にかかっていない人はもちろん、ちょっと物忘れが多くなったと気になる程度の人でも、食生活に気をつけることで予防になるので、ぜひ今から意識してみましょう。
認知症予防に有効な食生活
認知症予防に有効な食材はたくさんありますが、もっとも効果が高いとされているのが青魚と緑黄色野菜です。
その他にも有効とされる食材はたくさんあるので、表をご覧いただき、普段の食生活に取り入れてみてはいかがでしょうか。
サバやイワシ、サンマなどの青魚に多く含まれるDHAとEPAは、ともに動脈硬化を予防し、血栓ができるのを予防してくれる脂肪酸で、特に脳への働きが認められているのです。
血栓というのは、血液の中のゴミタンパクなどが結合したものです。
血栓によって血管が詰まった状態でも血液は流れようとするため、血圧は上がってしまいます。
一方、血圧が上がって血流が激しくなると血管が破れてしまう危険性が出るのですが、それを防ごうとして血管の壁が硬くなります。
これが動脈硬化のシステムなのですが、そもそも血栓を作らないように魚介類からDHAやEPAを摂っておけば予防になるのです。
また緑黄色野菜は、活性酸素による体内の悪い活動を防ぐビタミン類が豊富です。
活性酸素は脳を酸化させて老化を早めるので、その予防となるビタミンを緑黄色野菜から摂取すれば良いのです。
ヒトは体内でビタミンを作ることができないので、緑黄色野菜からビタミンを摂取するのが一番簡単で早い方法になります。
| 食材 |
効能 |
| 魚介類 |
サバやイワシなどに多く含まれるDHA(ドコサヘキサエン酸)などの不飽和脂肪酸が多く含まれている。 |
| 緑黄色野菜 |
活性酸素の活動を防ぐビタミン類が多く含まれている。認知症の予防では、特にビタミンB・C・Eが有効とされている。 |
| 大豆製品 |
血中コレステロール値や中性脂肪を低下させるレシチンが多く含まれている。 |
| 納豆 |
血栓の主成分となるフィブリンを溶かすナットウキナーゼが多く含まれている。 |
| しいたけ |
血中コレステロール値を低下させるエリタデニンが多く含まれている(エリタデニンは水溶性のため、乾燥シイタケは戻し汁も使うと良い)。 |
| ベリー類 |
抗酸化作用のあるポリフェノールが多く含まれている。他に、ざくろやウコンなども。 |
| 黒ゴマ |
脳を活性化させるトリプトファンの他、ビタミンEなども豊富に含まれている。 |
アルコール類は認知症にはNG


少量のお酒でも脳を萎縮させることが、アメリカ・ウェルズリー大学の研究チームによって明らかになっています。
研究結果によると、生涯にわたってお酒を飲まなかった人の脳の萎縮が最も小さく、逆に大量に飲酒してきた人の脳の萎縮が最も大きかったのです。
ヒトの脳は、加齢とともに確実に萎縮していきます。
それが、飲酒をするとスピードが早くなってしまい、認知症にかかるリスクも高まってしまうということになります。
「絶対に飲んではいけない」とは言いませんが、認知症予防という観点からすれば、やはり飲まない方が無難と言えるでしょう。
ライフスタイルに認知症予防を


年をとると外出したり体を動かしたりするのがおっくうになるものです。
そうして体を動かさずに家の中にばかりいると、筋肉が萎縮したり心肺機能が低下したり、また受ける刺激が少なくなるために判断能力が低下したりと、認知症になりやすい要素に囲まれるような生活になってしまいます。
そこで大切になるのが運動です。
運動といっても激しいものではなく、散歩や軽いジョギング、水泳などの有酸素運動を継続的に行うと認知能力が向上し脳の活性化に効果的と言われています。
また、有酸素運動を行うと脳内で記憶を司る海馬が大きくなることもわかっていますし、ゴミタンパクであるアミロイドβを分解する酵素の働きが活性化することもわかっています。
運動をする上で大切なのは、継続的に週に2回以上が理想とされていて、1回の有酸素運動にかける時間が30~1時間程度ということです。
あまりに激しい運動や長時間の運動を継続するのは難しいですが、これなら無理なく継続的にできるのではないでしょうか?
とにかく早期発見が重要
認知症は進行性の病気です。
早期に発見して治療を始めることで、その進行を食い止めるのが重要です。
介護者の苦労を軽減させられるようになることはもちろん、一番つらい思いをしている本人にとっても、早期発見・早期治療が大切なのです。
認知症とは関係なく、加齢によってうつ病を引き起こす高齢者もいます。
うつ病によって一時的に記憶力や判断力が低下することと認知症とは、当然ですが全く違います。
しかし、その違いを見抜くことは専門家でも難しいとされています。
また、例えば大きな手術をしたことが原因で脳に機能障害が発生すると、それが原因でせん妄の症状を引き起こすこともありますが、これもまた認知症とは異なります。
原因が異なれば、対策や服用する薬も変わってくるので注意が必要です。
最初から認知症を疑ったり、自己判断で決めつけるのではなく、専門家となる医師の判断も仰ぎ、総合的に判断するようにしてください。
「進行を遅らせること」が大切
認知症は進行性の病気で治ることはありません。
現状では、その原因や予防法について広く知られるようになりましたが、それでも認知症にかかってしまうと、あとは進行を遅らせるための対症療法が基本的な治療となります。
とはいえ、早期発見によって治療を始める時期を早めることができれば、投薬などによって認知症の進行スピードを遅らせられることもわかっています。
早期発見によって認知症の症状を和らげ、家族や周囲とのトラブルを減らせたりすることもでき、QOL(=生活の質)の維持も可能になるのです。
まずは、認知症にならない予防対策をすることが大事ですが、認知症になってしまったら、早期発見で進行を遅らせることが大切となります。
高齢化社会をより長く健康的で笑顔で過ごせるよう、日頃から意識して認知症と向き合っていきましょう。
認知症対策「口腔ケア」
高齢者の健康を左右する口腔ケア


要介護状態になり、自分自身で歯磨きをすることが難しくなってしまうと、おざなりにされがちになってしまう「口腔ケア」は、高齢者の生活の質(=QOL)の向上のためにとても大切です。
高齢になり、介護が必要となったときにムシ歯や歯周病、口腔内の乾燥により口の中の機能が低下してしまうと、食欲が低下し、低栄養状態になり、免疫力が低下してしまいます。
たかが歯、たかが口の中と思っていると、全身に大きな影響を及ぼしてしまいますので、しっかりとした口腔ケアが必要です。
高齢者に対して、口腔ケアに関する意識調査を行った調査によると、口腔ケアを行ったことがある要介護高齢者は全体の46%、半数にも満たないことが分かっています。
口の中に食べかすや細菌が残ったままになっていると、増えた細菌が肺に入ることが原因の「誤嚥性肺炎」になることもあり、口の中が原因で全身にリスクを負ってしまったというケースも少なくありません。
65歳以上高齢者の死因の第3位に肺炎がランクインしていることからも分かる通り、要介護高齢者は誤嚥性肺炎を引き起こしやすく、口腔ケアを行わなければ、誤嚥による発熱を繰り返すことになり、全身状態の改善に結び付きにくくなります。
口腔ケアは、誤嚥の予防・改善だけでなく「自分で咀嚼し飲み込む力をつけることで脳の血流が良くなり、脳の病気が改善した」という研究も報告されており、口腔ケアは、高齢者のADL(日常生活動作)やQOL(生活の質)の向上につながるケアなのです。
| 65歳以上高齢者の死因順位 |
| 第一位 |
第二位 |
第三位 |
| 悪性新生物 |
心疾患 |
肺炎 |
| 27.2% |
16.1% |
10.8% |
口腔ケアが認知症予防?
口腔ケアの効果のひとつとして近年注目されているのが認知症予防です。2010年に神奈川歯科大学が発表した研究報告によると、歯がなく入れ歯も使っていない人は歯が20本以上ある人に比べて、認知症を発症するリスクが1.9倍も高くなっているのだそうです。
さらに、「何でも噛める」高齢者は「あまり噛めない」高齢者と比べて認知症の発症リスクに1.5倍の違いがあることも明らかになっています。
また、2008年には自然科学研究機構の研究者らが「噛む」という行為が脳を活性化すると証明していますし、顎を開けたり閉じたりする行為が脳に酸素と栄養を送ることからも、脳の認知機能の低下を予防する効果があると言われています。
こうした研究からも分かる通り、健康な歯を維持していくことが、認知症の予防に有効なのです。
この他にも、近年の研究では歯周病により歯茎に炎症があると糖尿病の発症の引き金になってしまったり、糖尿病の症状を悪化させてしまったりするということも分かってきました。
このように、お口の中の健康を維持し、きちんと噛んで食事ができれば認知症予防だけでなく糖尿病予防や肺炎予防にも繋がるのです。
こうしたことからも、口腔ケアは高齢者の暮らしをよりよいものにするためには欠かせないケアと言えます。
口腔機能訓練で口腔機能を維持・向上
口腔ケアのひとつとして、高齢者の口腔機能を改善させるためのトレーニングを「口腔機能訓練」と呼び、食べるための筋肉を鍛えるトレーニングや、唾液の分泌を促す唾液腺マッサージ、食事のときに食べ物を上手に喉の奥まで運ぶための筋肉トレーニングなど高齢者のお口の機能の状況により様々なものがあります。
嚥下体操
嚥下体操とは、食べ物を飲み込むために必要な筋肉をトレーニングする体操です。
人は、食べ物を飲み込む際にほっぺや舌、喉などの筋肉以外にも首や肩の筋肉が必要だといわれています。
しっかりと飲み込めないと、食事の際にむせてしまい食事が満足にできなくなってしまいます。
食事ができないと、せっかく歯があっても噛むこともできませんので、認知症予防にたくさん噛もう!と思っても、その機会が失われてしまいます。
具体的には、嚥下体操は「首のストレッチ」「肩の体操」「口の体操」「頬の体操」「舌の体操」が一連の流れとなっており、首や肩はラジオ体操のような要領でストレッチをします。
その後、「口の体操」として口を大きく開けたり閉じたり、歯を噛み合わせたりと言った動作を繰り返しましょう。
「頬の体操」では、舌を出したり、舌で口の両端を舐めたり、舌を鼻先や顎先につける気持ちで上下運動してみましょう。
いずれもイスに腰掛けたままできる体操ですから、お風呂に入っているとき、食事の前、朝の体操に取り入れてみてはいかがでしょうか?
唾液腺マッサージ
高齢者の口腔内の特徴として、お口のなかが乾燥しやすくなるという特徴があります。
これは、高齢に伴い唾液の分泌が少なくなってしまうことが原因で、お口の中が乾燥してしまうと、食べることや飲み込むことがしにくくなるだけでなく、お口の中の自浄作用も低下してしまうので歯周病などを発症しやすくなってしまいます。
こうしたことから、口の乾燥を防ぐためにおすすめなのが、唾液腺マッサージです。
口腔内に唾液腺は3カ所あり、その場所を優しく揉みほぐしてあげることで唾液が出やすくなり、口腔内の環境が改善されます。
唾液腺は、上の奥歯辺りと、顎骨の内側の柔らかい部分、顎の先の尖った部分の内側にあります。
力を入れすぎないように注意しながら、優しくマッサージをすると良いでしょう。
大切なのは、口の中の保湿と正しい歯磨き


高齢者の方のお口の中をケアする際には、しっかりとお口の中を潤すことが大切です。
これは、口腔内が乾いた状態のまま歯ブラシをしてもお口の中にある汚れがこびりついてしまい時間がかかり、高齢者のストレスも溜まってしまうからです。
また、乾燥していると歯ブラシなどの刺激が痛みの原因となってしまいますので、汚れを落としやすく、そして痛みを感じないように口腔ケアをするためには保湿がとても大切なのです。
保湿には、ぶくぶくうがいや保湿剤を口のなかや唇に塗るという方法もありますので、高齢者の方の状態に合わせて最適な方法を選びましょう。
実際に歯磨きをするときは、高齢者用の歯ブラシや先が細いもの、ギザギザした形ではないシンプルな形状の歯ブラシがオススメです。
また、歯茎を痛めてしまわないよう、柔らかめの毛質のものが高齢者の方には適しています。
ここでは要介護高齢者の方にとってとても大切な口腔ケアに関して色々とご紹介してみました。
お口の中や歯が健康であれば、毎日の暮らしの中で食べることを楽しむことができます。
また、認知症や誤嚥性肺炎を予防するためにも健康な口内環境はとても大切な役割を果たしていますので、今まで口腔ケアのことをあまり意識したことがなかった方も、是非今日からしっかりと口腔ケアに取り組んでいきましょう。
認知症対策「回想法」
回想法は高齢者の心理的な安定に効果的


回想法は、高齢者、特に認知症高齢者にとって効果があると言われ、多くの介護施設で取り入れているレクリエーションのひとつです。
過去を回想し、現在の生活に活かすというコンセプトでレクリエーションに回想法を取り入れることが多いです。
高齢者の方の人生を肯定的に振り返り、参加者の心理的な安定や記憶力を改善させる、自尊心を向上させるなど効果があります。
懐かしい音楽や写真などをきっかけに、過去の楽しい思い出を振り返ることは、参加する高齢者にとっても精神的にいい影響を及ぼします。
またそこにいるスタッフにとっても参加者のこれまでの人生やこだわりなどを深く知ることで日々の介護にも役立てることができますから、とてもいいレクリエーションと言えます。
回想法の具体的な方法


高齢者の過去の思い出を引き出し、認知機能の向上や気持ちの安定を図る回想法を行うにあたって、方法が大きく分かれるのが参加者の人数です。
基本的に回想法は、「個人回想法」と「グループ回想法」に分けられ、マンツーマンで行うケースと、6人から8人程度のグループになって取り組むケースがあります。
介護施設におけるマンパワーや高齢者個々の状況に応じて選んでみましょう。
グループで行う場合のメリットとしては、参加者同士が昔を語り合うことで他の人との交流がうまれること、世代が違う参加者がいれば世代間交流にも繋がり、高齢者にとって効果があるだけでなく、地域の子供たちとの交流など地域参加にも貢献できる広がりがあります。
また、毎週決まった曜日、時間に行うプログラム化した取り組みだけでなく、日常的に回想法を取り入れて、様々な生活のシーンで高齢者に昔の思い出を引き出したりしていくコミュニケーション方法もあります。
回想法を取り入れたレクリエーションとして、プログラム化した「グループ回想法」をどのように行っていけばいいのかをご紹介していきましょう。
グループ回想法を行う際の注意
回想法は個人の過去や思い出など大切な人生の一端に触れる時間であることから、参加する高齢者の方が過去を語ることにネガティブな感情を抱かないよう、話し手の意見を肯定的に受け止めることが大切です。
聞き方によっては家族や話に登場してくる人たちの悪口にも聞こえるような話が出てくる可能性があります。
こうしたケースでも、語り手の尊厳を守るためにも話に否定的な返答をしたり、途中で遮ったりすることはせず、全て聞き、受け止める姿勢が求められます。
また、話す度に、参加者の気持ちによってその内容が変わってくることも充分考えられますので、「前はこう言っていたのに…」などと内容の変化を指摘したりすることもしないようにすることが大切です。
回想法は高齢者の精神の安定を促すことも大きな目的のひとつです。
だからこそ、本人が話したくないことを無理に聞き出そうとしたりすることは避けましょう。話された内容には深く共感し、本人の自発的な語りを引き出すことがとても重要になってくるのです。
グループ回想法の具体的な方法


グループで回想法を実施する場合は、事前に何回行うか、毎回のテーマはどんなものにするのかを決めておくことが大切です。
また、グループ決めも参加者のバランスなどをよく考え、参加者にもアセスメントをとることを怠らないようにしておきましょう。
実際のグループ回想法では6人から8人程度のグループで行うのが一般的です。
参加者以外に、スタッフがリーダーとして1人、サブリーダーとして1人の最低2名が付き添い、可能であれば更に2人ほどいると理想的です。
回数・テーマの設定においては、例えば時系列順に設定するケースや、おはじきやお手玉、写真など懐かしい道具や思い出を引き出すツールを準備し、それによって設定するケースなどがあります。
いずれにしても、最初の会は気軽に参加できる比較的軽く、楽しい内容にし、深い話などは参加者同士の気心が知れた段階に持っていくような配慮が必要です。
お菓子やお茶などを用意し、穏やかな環境のなか、「思い出会」などと身近な回想法のレクリエーションを銘打つなど参加者の不安を取り除く配慮をしておけば、参加者にとってもよりリラックスして取り組める時間となります。
回想法は、高齢者と介護者との信頼関係を築く一助にもなる互いを理解するための有効な時間です。
介護施設で働く方は積極的に取り入れてみてはいかがでしょうか?
また、在宅介護をしている方も、日常に昔を思い出すきっかけを用意するなど回想法を日々の暮らしに取り入れるよう意識するだけでも、高齢者の方の気持ちが穏やかになっていくきっかけになるかもしれません。
認知症の現状
日本の認知症患者数は200万人以上


認知症は、誰でもかかる可能性があるとはいえ、高齢者に特に多い病気です。
日本は今、紛れもなく高齢化社会です。第一次ベビーブーム世代が60歳を迎え、今後さらに高齢化が加速していくことを考えると、認知症の患者数もますます増えていくことになるでしょう。
認知症患者でも多くの介護施設で受け入れをしています
85歳を過ぎると、4人に1人の割合で認知症を発症しています。これだけ高齢者にとって当たり前の存在である認知症なので、今では多くの介護施設で認知症患者の受け入れを行っています。
認知症対応に特化したグループホームがその代表例ですが、介護付・住宅型有料老人ホームやサービス付き高齢者向け住宅でも、多くのところで認知症患者の受け入れを行っています。
こうした施設では、認知症の方々がスタッフなどのサポートを受けながら、自分らしくいきいきと生活しています。
認知症に関する理解力・基礎知識が求められる時代
単なる物忘れと認知症の違いについて、明確に答えられるでしょうか?以前は、認知症を「痴呆」などと呼んでいた頃、病気という認識が薄く、「物忘れがひどくなった」という認識でした。
認知症=病気という認知度が高まった今、その線引きは明確になっています。
そうした意識の違いも含めて、現代では認知症に対する知識や判断能力、対応力も求められる時代になってきました。
社会全体で認知症への理解度を高めていこうという流れが出来上がっている今だからこそ、認知症の知識の有無に関わらず、改めて認知症に関する基礎知識を再確認して欲しいと思います。







































